Меланома: факторы риска
Опухолевые поражения меланогенной системы в практике косметолога
Пигментные невусы, невоидные образования и поражения кожи должны привлекать особое внимание косметологов, дерматологов и врачей других специальностей. Диагностика этих заболеваний ответственна, требует тщательного подхода и адекватного лечения.
Невусы и меланомы — это пигментные новообразования нейроэктодермального происхождения, которые относятся к заболеваниям с поражением меланогенной системы.
Их разделяют на следующие нозологические формы:
- доброкачественные невусы
- предшественники меланом
- злокачественные пигментные опухоли
- неопухолевые пигментные поражения.
Опасная азбука
К доброкачественным невоклеточным невусам относят приобретенные невоклеточные невусы (родимые пятна), образованные скоплением невусных клеток в эпидермисе и дерме. Самые частые новообразования кожи — у представителей белой расы, в среднем у взрослого человека обнаруживается около 20 невусов. Появляются они в раннем детстве, а максимального количества достигают в юности. Разделяют приобретенные невоклеточные невусы по локализации скоплений невусных клеток в эпидермисе и дерме: пограничные; сложные (смешанные); внутридермальные.
Невоклеточные невусы, как и меланома, могут иметь сходную форму, размеры, границы, цвет и равномерность окраски. Поэтому любому мелкому пигментному образованию необходимо уделять внимание при осмотре и дерматоскопии. Показаниями к удалению невусов является локализация, при которой повышен риск злокачественного перерождения (волосистая часть головы, подошвы, промежность, слизистые оболочки), а также появление клинических признаков дисплазии. Для простоты запоминания эти характеристики были сгруппированы в алфавитном порядке — АВСDE.
A — Asymmetry (асимметрия). Нормальные родинки полностью симметричны. Если провести воображаемую линию через их середину, то половинки должны быть одинаковыми, в подозрительных случаях они отличаются друг от друга.
B — Border (граница). У нормальных родинок граница четкая, подозрительные родинки имеют размытые и/или неровные края.
C — Color (цвет). Родинки, окрашенные в более чем один цвет или имеющие несколько различных оттенков, являются подозрительными, их необходимо показать врачу. Нормальные родимые образования, как правило, одного цвета, хотя могут включать более светлые и более темные его оттенки.
D — Diameter (диаметр). Если родинка больше, чем резинка на конце карандаша (около 6 мм), она должна быть обследована врачом. Это справедливо и для тех пятен, которые не имеют каких-либо других отклонений (цвет, границы, асимметрия).
E — Evolution (изменения). Если родимые пятна изменили свою численность, симметрию, границы или цвет — их необходимо показать врачу.
Стоит запомнить, что злокачественная родинка не обязательно отличается от нормальной по каждому из этих критериев. Достаточно одного отличия, чтобы расценить родинку как подозрительную, и в таком случае она должна быть показана дерматологу.
Доброкачественные невусы
Невус Шпиц (юношеская меланома, ювенильный невус, эпителиодный и веретеноклеточный невус) — редкое доброкачественное быстрорастущее пигментное образование, чаще встречается у детей. Образование представляет собой небольшой, менее 1 сантиметра в диаметре, куполообразный безволосый узел розово-красного или желто-коричневого цвета, локализуется чаще всего на лице. Риск злокачественного перерождения наступает с половой зрелостью. Невус Шпиц отличить от меланомы клинически зачастую невозможно, для установки диагноза клиницисту и патоморфологу необходимо иметь большой клинический опыт. Целесообразно хирургическое иссечение новообразования от края невуса до границ резекции не менее 5 мм, с обязательным гистологическим исследованием.
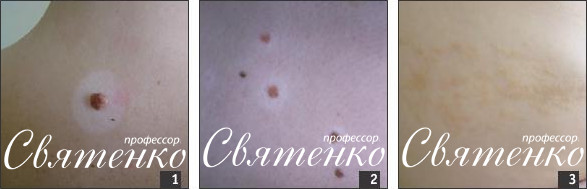
Галоневус (невус Сеттона или Саттона) — невоклеточный невус, окруженный депигментированным ободком (фото 1, 2). Некоторые авторы относят галоневус к одной из разновидностей витилиго. Депигментация обусловлена снижением содержания меланина в меланоцитах и исчезновением самих меланоцитов из эпидермиса. Клиническая картина галоневуса типична: гиперпигментированный узел, вокруг — депигментированный ободок кожи. Лечение не требуется. Рекомендовано наблюдение у специалиста, так как в редких случаях меланома также бывает окружена гипопигментированным ободком.
Голубой невус (синий невус, синий невус Ядассона-Тиче) появляется в подростковом возрасте или чуть позже. Представляет округлый, выступающий над уровнем кожи узелок плотной консистенции не более 1 см в диаметре, от голубого до иссиня-черного цвета. Чаще всего синий невус встречается на лице, стопе, подошве, ягодицах, голени. Обычно образование бывает единичным, но описаны случаи и многочисленных синих невусов. Лечение не проводится при размере невуса до 1 см и отсутствии клинических признаков трансформации в меланому. При внезапном возникновении невуса или изменении его внешнего вида целесообразно выполнить иссечение опухоли и провести гистологическое исследование.
Невус Оты (темно-синий глазнично-верхнечелюстной невус). Типичная локализация — лицо (область иннервации I и II ветвей тройничного нерва). Встречается в большинстве случаев у представителей монголоидной расы. Состоит из одного большого или множества сливающихся друг с другом пятен черно-синюшного цвета, располагающихся в области щеки, верхней челюсти, скуловой дуги. При этом обязательна пигментация в различных отделах глаза: конъюнктиве, склере, радужной оболочке. Иногда в процесс вовлекается красная кайма губ и слизистые оболочки носа, мягкого неба, глотки, гортани. Часто встречается вместе со сходным по проявлениям Невусом Ито. При невусе Оты и невусе Ито больные должны находиться под постоянным диспансерным контролем и обследоваться каждые 3 месяца. Хирургическое вмешательство, как правило, не показано.
Рассыпанный невус (naevus spilus) — гиперпигментированное пятно от 1 до 15 сантиметров в диаметре, на поверхности которого располагаются мелкие темно-коричневые пятна или папулы. Существует образование на протяжении всей жизни, в меланому трансформируется крайне редко. Лечение не проводится.
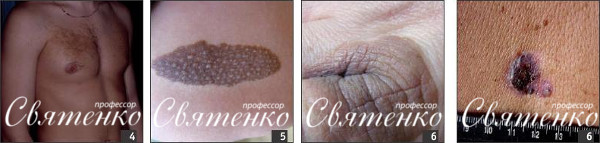
Невус «кофе с молоком» — гиперпигментированное пятно (фото 3). Эти разновидности невусов могут быть врожденными или появляться в первые три года жизни. В некоторых случаях являются клиническими проявлениями нейрофиброматоза. Если существование пятна является конституциональной особенностью, то оно, как правило, на протяжении всей жизни не меняется. При нейрофиброматозе количество и размер пятен с возрастом увеличиваются. На месте невуса «кофе с молоком» меланома не развивается.
Невус Беккера (пигментный волосяной эпидермальный невус) — гиперпигментированные пятна с повышенным оволосением. Развиваются они в пубертатном периоде на фоне повышения уровня андрогенов, поэтому чаще возникает у мужчин (фото 4). Представляет собой крупную бляшку с неровной, слегка бородавчатой поверхностью и неровными, зубчатыми границами. Часто наблюдается линейное расположение невуса и усиленный рост пигментированных длинных волос в области очага поражения. Невус Беккера в меланому не перерождается, но по клиническим признакам сходен с гигантским врожденным невоклеточным невусом, который имеет большую опасность трансформации в меланому.
Предшественники меланомы
В 30% случаев меланомы развиваются из предшествующего пигментного образования. Их существование у пациентов является фактором риска развития меланомы. К предшественникам меланомы относят:
- врожденный невоклеточный невус
- диспластический невус
- злокачественного лентиго (ограниченный меланоз Дюбрея).
Врожденный невоклеточный невус — доброкачественное пигментное образование, которое состоит из невусных клеток и может трансформироваться в меланому (фото 5, 6). Обнаруживается, как правило, при рождении. В зависимости от размера, врожденные невоклеточные невусы подразделяют на мелкие (диаметр до 1,5 см), крупные (более 1,5 см) и гигантские (занимающие какую-либо анатомическую область или большую ее часть).
Мелкие и крупные врожденные невоклеточные невусы представляют собой обычно приподнятую над кожей бляшку, иногда покрытую грубыми терминальными волосами. Форма невуса может быть гладкой или морщинистой, бугристой, складчатой дольчатой. Цвет светло- или темно-коричневый. Локализация — любая. Риск развития меланомы в течение жизни при мелком невусе составляет 1-5%, при крупном — 6,5%. Мелкие и крупные врожденные невоклеточные невусы целесообразно удалять до достижения больными 12-ти лет. Лечение целесообразно проводить только после консультации врача-онколога.
Гигантский врожденный волосяной пигментный невус обычно поражает конечности и туловище, редко встречается на лице. Невус относительно быстро, по мере роста ребенка, увеличивается в размерах, достигает величины от 10 до 40 см и более. Поверхность его неровная, бородавчатая, с трещинами. Часто отмечаются явления гипертрихоза. Цвет образования — от серого до черного. Гигантский невус может сопровождаться другими врожденными пороками развития, например, гидроцефалией, неврологическими расстройствами и возникновением первичной меланомы мягкой мозговой оболочки, что очень важно в диагностическом плане. Трансформация этого невуса в меланому происходит у 1,8-13 % больных. Особую опасность представляет малигнизация гигантских пигментных невусов у детей — в таких случаях они должны вызывать настороженность.
Диспластический невус (атипический невус, атипичное родимое пятно, невус Кларка) — приобретенное пигментное образование, характеризующееся повышенным риском малигнизации вследствие сохранения пролиферативной активности незрелых меланоцитов в эпидермисе и атипизмом клеток различной степени выраженности, обнаруживается у 5 % белого населения. Лица с диспластическими невусами относятся к категории людей с очень высоким риском заболеваемости меланомой. Встречается этот невус практически у всех больных с семейной меланомой и у 30-40% пациентов — со спорадической меланомой. Располагается он на коже туловища, рук и голеней, очень редко — лица. Представляет собой пятно с отдельным, слегка приподнятым в центре над уровнем кожи участком.
При наличии центрального папулезного компонента данные невусы сравнивают по виду с «яичницей-глазуньей», размеры очага — более 6 мм. Отличаются они от обычных приобретенных невусов следующими клиническими признаками: неправильной формой; большими, чем у обычных невусов, размерами; размытыми краями, неясными очертаниями без четких границ; как правило, плоской поверхностью; широкими вариациями цвета (окраска неравномерная, пестрая и характеризуется наличием разнообразных оттенков коричневого, рыжеватого и светло-красного). Диагноз выставляется на основании клинических данных и обязательно — результатов гистологического исследования. Лечение хирургическое. Лица, ранее перенесшие меланому, а также их родственники должны находиться под наблюдением у врача специалиста и проходить обследование, по крайней мере, каждые 3-6 месяцев.
Злокачественное лентиго (меланоз Дюбрея, ограниченный предраковый меланоз) — предшественник меланомы, характеризующийся пролиферацией атипичных меланоцитов в эпидермисе, причем развивающаяся на его месте меланома иногда может иметь более злокачественное течение, чем невогенная меланома. Возникает лентиго преимущественно в пожилом возрасте, чаще развивается у женщин. В большинстве случаев поражается кожа щек, носогубных складок, носа, лба, реже — шеи, волосистой части головы, тыла кистей. Заболевание начинается, как правило, с малого пигментного пятна, медленно распространяющегося по периферии. Зрелый очаг поражения характеризуется наличием одиночного образования, с неровными очертаниями и поверхностью, размерами 2-3 сантиметра (в наибольшей части). Затем очаг, развиваясь, приобретает нерезкие границы. В развитом состоянии меланоз Дюбрея имеет величину от 2-3 до 5-6 сантиметров в диаметре, неровные края, плоскую поверхность, с папулами, узелками, бляшками. Цвет образования неравномерный — коричневый, серый, синюшный. Внешний вид его нередко напоминает рисунок географической карты. Характерно усиление пигментации по периферии очага. О переходе в меланому свидетельствует возникновение пестрой окраски пигментного очага поражения, при этом границы становятся неровными, а форма – неправильной. Пациентов данной группы больных необходимо отправлять на консультацию к хирургу-онкологу.
Злокачественные пигментные опухоли
Меланома (синонимы: меланобластома, меланоцитома, невокарцинома) — одна из самых злокачественных опухолей (фото 7). Меланому причисляют к особым формам злокачественных опухолей из-за весьма выраженных отличий от других новообразований кожи. Она развивается из меланоцитов — пигментных клеток, располагающихся преимущественно в базальном слое эпидермиса и продуцирующих специфический полипептид меланин.
По различным данным, заболеваемость меланомой кожи составляет от 1 до 30 и более на 100.000 населения в год, а частота — 1-4% среди всех злокачественных образований кожи. В последние годы отмечается значительный рост заболеваемости меланомой кожи в различных регионах мира: показатель ежегодной заболеваемости увеличивается в разных странах на 2,6-11,7%. Большинство исследователей убеждено, что заболеваемость меланомой удваивается в течение каждого десятилетнего периода. По прогнозам специалистов, в XXI веке во всем мире ожидается существенное повышение заболеваемости, а смертность от меланомы составляет примерно 0,74% всех случаев смерти от злокачественных опухолей. Однако, согласно некоторым сообщениям, в ряде стран заболеваемость и смертность от меланомы увеличивается быстрее, чем от злокачественных новообразований других локализаций, за исключением рака легкого и рака молочной железы у женщин. Причем диагностирование меланомы, особенно ранних ее форм, нельзя признать удовлетворительным.
По мировой статистике, подавляющее большинство больных меланомой кожи имеет возраст 30-60 лет. На большей территории Европы чаще болеют женщины, а в Австралии и США показатели заболеваемости женщин и мужчин уравниваются. Преимущественная локализация меланом у женщин — нижние конечности (голень), у мужчин — туловище (чаще спина); у обоих полов старшей возрастной группы (65 лет и старше) меланома локализуется преимущественно на коже лица. Однако она может возникнуть на любом участке кожи (концевые фаланги пальцев, вульва, прямая кишка и др.), а примерно в 2% случаев (по некоторым данным — до 20%) не удается выявить первичный очаг, и клиническая картина обусловлена метастазами.
Выделяют ряд факторов риска, играющих существенную роль в патогенезе заболевания, которые могут носить экзо- и эндогенный характер. Одним из таких факторов является солнечная радиация, особенно для лиц, имеющих врожденные или приобретенные невусы, меланоз Дюбрея или другие новообразования и поражения кожи. К числу других физических факторов патогенеза относятся ионизирующее излучение, хронические раздражения, ожоги (особенно солнечные, полученные в детском и юношеском возрасте), отморожения, химические, температурные или механические травмы невусов, в том числе их самолечение и неадекватные косметические вмешательства. Имеют большое значение генетические факторы этнического порядка, эндогенные конституциональные особенности и характер пигментации (такие как цвет кожи, волос, глаз), наличие веснушек на лице и руках, число, размер и форма родинок на разных частях тела. Так, меланома чаще встречается и имеет худший прогноз у блондинов и рыжеволосых. Меланома редко встречается у чернокожего населения, причем у этого контингента больных поражается обычно кожа пальцев рук и ног или ладоней и подошв. Существенное значение в патогенезе имеет состояние эндокринной функции, гормональные изменения.
Половое созревание, беременность, климактерические перестройки в организме являются критическими периодами, которые расцениваются как фазы риска по активизации и малигнизации пигментных невусов.
В подавляющем большинстве случаев (примерно у 70% больных) меланома развивается на месте врожденных или приобретенных невусов, облигатного предмеланомного заболевания кожи Дюбрея и только у 28-30% — на неизмененной коже (melanoma cutis de nomo). Пигментные же невусы и пигментированные образования кожи встречаются у 90% населения, причем число их колеблется от единичных до нескольких десятков. Практикующему онкологу, дерматологу, как и врачам других специальностей, приходится, следовательно, очень часто встречаться с многообразными пигментными поражениями кожи, а среди них на долю меланомы приходится 0,5-3%.
Профилактика меланомы
Профилактика и меры предосторожности, предотвращающие развитие меланомы.
1. Не рекомендуется долго находиться на солнце в период с 10 до 17 часов, когда солнечные лучи особенно активны. Если солнце закрыто облаками, это не значит, что оно не излучает ультрафиолета (85 % его попадает на кожу при пасмурной погоде на море). Следует учитывать, что отражение солнца от воды и песка, а также от снега удваивает количество ультрафиолетовых лучей, которые поглощает кожа.
2. Не следует заклеивать родинки пластырем — это создает нежелательный термический эффект, повышающий риск развития меланомы и рака кожи.
3. Средства от загара защищают кожу от солнечного ожога, но убедительных данных о том, что эти мази, кремы и лосьоны действительно предотвращают развитие меланомы и рака кожи — нет.
4. Не стоит злоупотреблять искусственным загаром в солярии. Молодые женщины до 28 лет, согласно рекомендациям ВОЗ, совсем не должны пользоваться оборудованием для искусственного загара, поскольку это может привести к развитию рака кожи.
5. При наличии у пациента большого количества невусов целесообразно рекомендовать пациенту наблюдение у дерматолога и проведение дерматоскопии каждые 6 месяцев. Это также относится к пациентам, имеющим родственников, больных меланомой.
6. При подозрении на меланому — ни в коем случае не делать биопсию образования!
7. В сомнительных случаях проводить полное удаление образования и обязательное гистологическое исследование.
Выбор метода и эффективности лечения часто зависит от характера опухоли (первичная, рецидивная), ее клинико-морфологической характеристики, количества и локализации очагов, размеров опухоли и глубины инвазии, возраста больных и наличия у них сопутствующих заболеваний. Диагностика этих заболеваний ответственна, требует тщательного подхода и адекватного лечения. При принятии решения врачом-специалистом об удалении образования используются кюрретаж с электродиссекацией, криодеструкция, а также лазеротерапия, радиоэлектрохирургия, химиотерапия с использованием цитостатических препаратов, внутриочаговое введение препаратов интерферона и др. Подход к назначению указанных методов должен быть индивидуальным в каждом конкретном случае, поскольку не все невусы у человека подлежат удалению.
Однако существует огромная опасность, когда вследствие недостаточной профессиональной компетенции врачей, решившихся на эти процедуры, отсутствия специальной подготовки, недостаточного клинического опыта в дерматоонкологии, вмешательство может привести к прогрессированию опухолевого процесса у пациента. Специалист, занимающийся лечением подобных образований, должен иметь достаточный уровень знаний и опыт в дерматологии, дерматоонкологии и дерматохирургии, владеть методиками диагностики, лечения и знать основы диспансеризации больных с опухолями и опухолеподобными поражениями кожи.
Авторы
Татьяна Святенко, д. м. н., профессор кафедры кожных и венерических болезней Днепропетровской медицинской академии
Наталья Михайлец, врач дерматовенеролог 17-й городской больницы г. Днепр